Каждый человек в мире неоднократно испытывал боль в спине разного характера. Это вынуждало нас менять свои текущие планы, а иногда, и образ жизни. Длительная изматывающая боль влияет на наше мышление, поведение и отношение к жизни. В 90 % случаев причиной боли в спине является такое патологическое состояние, как остеохондроз позвоночника.
Эта статья предназначена для читателей не имеющих медицинского образования, но которые хотят разобраться в причинах возникновения, развития и симптомах этого заболевания, а также подходах к лечению и профилактики остеохондроза.
Остеохондроз – это длительный патологический процесс, происходящий в тканях опорно-двигательного аппарата. Он проявляется процессами нарушения питания и разрушением клеток в хрящевых тканях позвоночника. Иными словами, можно назвать эти сложные процессы – дегенеративно-дистрофическими изменениями, которые начинают происходить в межпозвоночных дисках, суставах и связках с 20-25 летнего возраста.
Последние годы остеохондроз относится не только к заболеваниям пожилых людей. В связи с распространением малоподвижного образа жизни, вредными привычками, нарушениями обменных процессов в организме, остеохондроз позвоночника является часто встречаемой проблемой молодых людей. Его развитие, по некоторым данным, имеет и наследственную предрасположенность.
Остеохондроз позвоночника встречается у 80% жителей Земли. У женщин он встречается чаще, но обострение заболевания, чаще встречается у мужчин, и они чаще уходят на пенсию по инвалидности.
Остеохондроз относится к хроническим заболеваниям, т.е. является стойким или долговременным по своим последствиям. Коварность заключается в том, что он протекает длительное время без внешних проявлений и как следствие – приводит к вынужденному ограничению движения и последующей инвалидизации. Поэтому так важно заниматься профилактикой.
Остеохондроз имеет распространенный характер, но чаще проявляется патологией в одном из отделов позвоночника: шейном, грудном, пояснично-крестцовом.
В каждом отделе позвоночника он проявляется своими клиническими особенностями, но патогенез (механизм развития заболевания) одинаковый: поражаются межпозвонковые диски и суставные поверхности позвонков.
Эластичные свойства межпозвоночного диска (МПД) и анатомо-функциональные свойства суставов позвонков в нормальном состоянии смягчают нагрузку на позвоночник при прыжках, поворотах, толчках, беге; обеспечивают повороты в шейном и пояснично-крестцовом отделах позвоночника.
Со временем межпозвонковый диск теряет свою эластичность. После 20 лет происходит облитерация (замещение соединительной тканью) сосудов МПД, и дальнейшее питание происходит за счет диффузии из паренхимы соседних тел позвонков. Но со временем и этого питания становится недостаточно. Можно сказать, что происходит «старение» и «изнашивание» дисков.
Патогенез остеохондроза можно разделить на этапы:
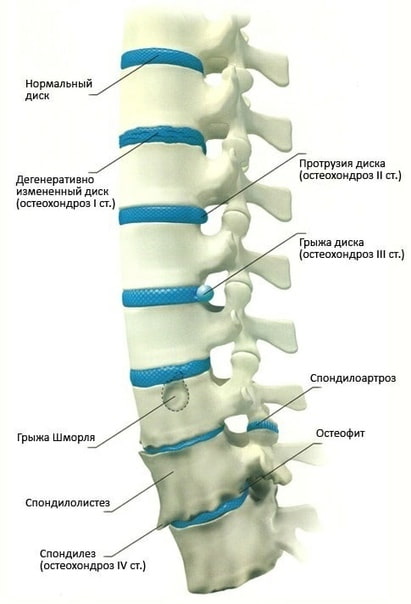
Первые этапы развития остеохондроза могут протекать бессимптомно, но с прогрессированием заболевания появляются неврологические осложнения и клинические проявления, которые можно разделить на стадии.
1 стадия обусловлена формированием протрузии межпозвонкового диска, раздражением задней продольной связки, в которой находится много болевых рецепторов. Основная жалоба человека – боль. В каждом отделе позвоночника она имеет разную медицинскую терминологию.
В шейном отделе:
В грудном отделе:
В поясничном отделе:
Болевой синдром усиливает рефлекторное мышечное локальное напряжение паравертебральных (околопозвоночных) мышц. Так называемый «дефанс». Формируется ограничение подвижности позвоночника и сглаженность лордоза. Дефанс первое время имеет защитную функцию.
Со временем происходит адаптация к раздражению болевых рецепторов, возникает ремиссия. Немаловажную функцию в этом выполняет иммобилизация (фиксация) пораженного межпозвонкового диска. Адекватное лечение и правильный ортопедический режим приводит к ремиссии на неопределенное время. Но каждое обострение говорит о смещении дисков (формировании протрузии или грыжи), что усиливает раздражение и давление на заднюю продольную связку. Со временем связка истончается и деформируется, что приводит к возникновению 2 стадии неврологических осложнений.
2 стадию (корешковаю или дискогенную) можно охарактеризовать словами – «где тонко, там и рвется». Формируется межпозвонковая грыжа. Выпячивание фиброзного кольца межпозвонкового диска может раздражать спинальные корешки и артерии, что приводит к возникновению жалоб, характерных для корешкового синдрома (боль, нарушение чувствительности, вегетативные нарушения вдоль пораженного нерва).
На этой стадии болевой синдром возникает не только за счет физического давления, но и из-за формирования асептического воспаления, т.к. деформированный МПД становится «инородным телом», которое раздражает спинной мозг и корешки.
Жалобы проявляются болью разной интенсивности на уровне пораженного диска и с распространением по ходу раздраженного корешка. Также больные могут жаловаться на онемение (парастезии), снижение чувствительности (гипостезию) или повышенную чувствительность (гиперестезию) по ходу корешка.
3 стадия неврологических осложнений возникает, когда образовавшаяся грыжа вызывает не только ишемию (сдавливание) спинномозгового нерва, но и корешковой артерии, что приводит к возникновению двигательных расстройств.
Как правило, такое состояние возникает внезапно при резком движении, кашле, чихании, сопровождающееся непродолжительной выраженной болью. После чего сразу чувствуется слабость в мышцах – формируется синдром «паралитического ишиаса». Проявляется слабостью на стороне поражения. Возникает «штампующая» или «петушиная походка» - «степаж». Чаще всего такая симптоматика возникает при ишемии корешковой артерии S1.
4 стадия неврологических осложнений наиболее клинически тяжелая. Возникает при ишемии сосудов спинного мозга. Такие изменения могут приводить к формированию:
Диагностика остеохондроза включает себя:
Важно помнить, что самодиагностика заболевания может навредить вашему здоровью.
Специфические инструментальные методы диагностики остеохондроза включают:
1. Лучевая диагностика – получение изображение позвоночника с помощью использования различных видов излучения.
2. МРТ – магнитно-резонансная томография. Считается новейшим методом диагностики. Особенность заключается в том, что аппарат создает магнитное поле, которое позволяет зафиксировать состояние внутренних органов в трехмерном пространстве.
Наиболее информативен при диагностике мягких тканей. Лучше визуализируются спинной мозг, межпозвоночные диски, наличие и размеры протрузий и дисков, связки, сосуды разного размера.
Недостаток метода состоит в том, что его нельзя использовать:
Какой метод диагностики вам более необходим решит врач, учитывая особенности состояния здоровья каждого пациента. В любом случае КТ и МРТ даст подробную информацию о состоянии позвоночника.
К лечению остеохондроза необходимо приступать после проведения минимального необходимого обследования. Тактика лечения во многом зависит от результатов МРТ или КТ.
Но алгоритм лечения неврологических проявлений остеохондроза имеет ряд принципов и этапность. Важно помнить, что во время обострения остеохондроза любого отдела позвоночника необходимо соблюдать так называемый ортопедический режим (фиксация болезненного отдела спины) и снятие болевого синдрома лекарственными препаратами.
После стадии обострения можно добавлять немедикаментозные методы лечения.
В скором времени, мы подробно опишем каждый этап, сохраните данную статью в закладках браузера.
Важно помнить, что при выполнении физических упражнений необходимо соблюдать определенные принципы. Комплекс упражнений необходимо подбирать от простых к сложным, начало выполнения необходимо начинать из горизонтального положения, выполнять упражнения нужно ориентируясь на самочувствие. Если появляется боль при выполнении физической нагрузки – важно прекратить выполнение.
Эффективность массажа повышается после регулярного курсового лечения в дополнение к использованию лекарственных средств.
Должен выполнять специалист. Этот метод лечения имеет разные методики, применение которых зависит от стадии заболевания и неврологических проявлений остеохондроза. Выполнение маннуальной терапии необходимо начинать после КТ или МРТ.
Используется в дополнении к медикаментозной терапии и эффективен только в том случае, если соблюдается длительность и регулярность выполнения. Имеет ряд противопоказаний. В первую очередь не выполняется при заболеваниях кожных покровов в месте иглоукалывания, наличия заболеваний крови, новообразований, обострении сопутствующих заболеваний.
Физиотерапевтические методы могут применятся, как самостоятельно, так и в комплексе с медикаментозной терапией. Используется множество видов физиотерапии: лазеротерапия, магнитотерапия, ультрозвуковая терапия, грязелечение, электротерапия, бальнеотерапия.
К сожалению, разные методы профилактики и лечения остеохондроза требуют много времени, усилий и финансовых затрат.
Большинство людей имеющих хроническую стадию заболевания, лечат только болевой синдром с помощью лекарственных препаратов. Дальнейшее лечение затрудненно из-за недостатка времени, сил, терпения и денег. Такой подход только временно маскирует проблему, позволяя ей развиваться и усугубляться в дальнейшем.
В качестве одного из методов профилактики и лечения остеохондроза вне периода обострений, может служить комплексный массажер-тренажер Backwood. Он обеспечит массаж активных болевых точек спины, снимет спазм и напряженных мышц, поможет сформировать мышечный корсет и обеспечит «вытяжение» позвоночника, тем самым снизив нагрузку на межпозвонковые диски, улучшит кровообращение. Данный метод воздействия на позвоночник сочетает в себе элементы массажа и мануальной терапии.

Подписался. Жду рекомендаций по лечению)